Supresión viral prolongada con terapia de anticuerpos anti-HIV-1
La infección por VIH-1 sigue siendo un problema de salud pública sin cura. La terapia antirretroviral (TAR) es eficaz, pero requiere la administración de fármacos de por vida debido a un reservorio estable de provirus latentes integrados en el genoma de las células T CD 4+. En consecuencia, cuando se interrumpe el TAR, en la mayoría de las personas se produce un rebote viral en un plazo de cuatro semanas. Hasta ahora, los intentos de alterar el reservorio viral latente e inducir la remisión del VIH-1 sin TAR en humanos han tenido un éxito limitado.
Sin embargo, los estudios en ratones y primates humanizados han demostrado que la administración de anticuerpos monoclonales puede suprimir la infección por el VIH-1 o el virus de la inmunodeficiencia humana en simios (SHIV) durante varios años después de que finaliza la terapia, lo que sugiere que los anticuerpos podrían tener un papel en las terapias destinadas a alcanzar la remisión del VIH-1. Los anticuerpos pueden hacerlo porque pueden neutralizar directamente al patógeno, tienen el potencial de eliminar el virus y las células infectadas y producir complejos inmunitarios que pueden mejorar la inmunidad adaptativa. La inmunoterapia con anticuerpos anti-VIH-1 tiene el potencial de suprimir la infección y aumentar la tasa de eliminación de las células infectadas.
Se llevó a cabo un estudio clínico en el que personas que viven con VIH recibieron siete dosis de una combinación de dos anticuerpos ampliamente neutralizantes durante 20 semanas en presencia o ausencia de TAR. El 76 % de los voluntarios mantuvo la supresión virológica durante al menos 20 semanas sin TAR. Los análisis de sensibilidad a posteriori no fueron predictivos del tiempo de rebote viral. Los individuos en los que el virus permaneció suprimido durante más de 20 semanas mostraron viremia de rebote después de que uno de los anticuerpos alcanzara concentraciones séricas bajas. Dos de los individuos que recibieron las siete dosis de anticuerpos mantuvieron la supresión después de un año.
Estos datos sugieren que los anticuerpos anti-VIH-1 pueden mantener la supresión y pueden acelerar la tasa de descomposición del reservorio. Las terapias con anticuerpos podrían alterar la dinámica del reservorio al limitar la expansión clonal al dirigirse a las células en división que expresan proteínas virales directamente o al mejorar la inmunidad de las células T. Si estos mecanismos son responsables de los cambios en el reservorio mediados por anticuerpos, también podrían ocurrir bajo la terapia ART. Se requerirán estudios más amplios de mayor duración para determinar la vida media precisa del reservorio intacto durante la terapia con anticuerpos y si la adición de anticuerpos al TAR estándar afectará la vida media del reservorio y contribuirá a las estrategias dirigidas a la remisión a largo plazo del VIH-1 para estudiar la seguridad, la tolerabilidad y la actividad antiviral de la combinación de dos anticuerpos anti-VIH-1 amplios y potentes, en presencia o ausencia de TAR.
Referencia del estudio:
Gaebler, C., Nogueira, L., Stoffel, E. et al. Prolonged viral suppression with anti-HIV-1 antibody therapy. Nature (2022). https://doi.org/10.1038/s41586-022-04597-1
Inteligencia artificial puede contribuir a la prevención del cáncer colorrectal
En EE. UU. el cáncer colorrectal es el segundo más frecuente de todos los cánceres, es la tercera causa principal de muerte relacionada con cáncer, y contribuye a una carga económica sustancial para la terapia y los cuidados paliativos.
La colonoscopia con extirpación de pólipos y adenomas premalignos cada 10 años a partir de los 50 años reduce la incidencia y la mortalidad del cáncer colorrectal. En esta línea, las tasas de detección de adenomas son un fuerte predictor de la prevención de este.
Se ha observado que las herramientas de inteligencia artificial (IA) aumentan la detección de pólipos precancerosos durante la colonoscopia y podrían contribuir a la prevención del cáncer colorrectal a largo plazo. En esta línea, el objetivo de un estudio publicado recientemente por Areia M y colaboradores fue investigar, por un lado, el efecto de la implementación de herramientas de detección de IA en la colonoscopia en la incidencia y mortalidad del cáncer colorrectal, y por el otro, estudiar la rentabilidad de dichas herramientas.
Se realizó una microsimulación del modelo de Markov del uso de colonoscopia con y sin IA para la detección del cáncer colorrectal en personas con riesgo promedio (sin antecedentes personales o familiares de cáncer colorrectal, adenomas, enfermedad inflamatoria intestinal o síndrome de cáncer colorrectal hereditario). Llevaron adelante la microsimulación en una cohorte hipotética de 100.000 personas en los EE. UU. con edades entre 50 y 100 años. El análisis principal investigó la colonoscopia con y sin IA cada 10 años a partir de los 50 años y finalizando a los 80 años, con seguimiento hasta los 100 años, suponiendo una aceptación del 60 % de la población de detección. En los análisis secundarios, modelaron una colonoscopia única a la edad de 65 años en adultos de entre 50 y 79 años con un riesgo promedio de cáncer colorrectal. Las principales medidas de resultado incluyeron el efecto incremental de la colonoscopia asistida por IA versus la colonoscopia estándar (sin IA) en la incidencia y mortalidad del cáncer colorrectal, y la relación costo-efectividad de la detección proyectada para la población de EE. UU.
En los análisis primarios, los resultados mostraron que:
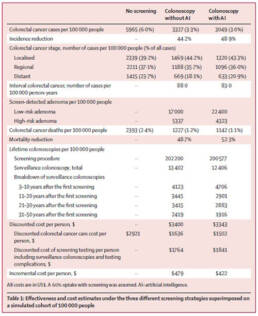
- En comparación con la no detección, la reducción relativa de la incidencia de cáncer colorrectal con la colonoscopia sin herramientas de IA fue del 44,2 % y con la colonoscopia con herramientas de IA fue del 48,9 % (ganancia incremental del 4,8 %).
- En comparación con la no detección, la reducción relativa de la mortalidad por cáncer colorrectal con la colonoscopia sin IA fue del 48,7 % y con la colonoscopia con IA fue del 52,3 % (ganancia incremental del 3,6 %).
- Las herramientas de detección de IA redujeron los costos por individuo: de US$ 3.400 a US$ 3.343 (un ahorro de US$ 57 por individuo).
Los resultados fueron similares en los análisis secundarios que modelaron la colonoscopia única en la vida.
A nivel de la población de EE. UU., la implementación de la detección de IA durante la colonoscopia dio como resultado una prevención adicional anual de 7194 casos de cáncer colorrectal y 2089 muertes relacionadas, y un ahorro anual de US$ 290 millones.
Los resultados obtenidos sugieren que la implementación de herramientas de detección de IA en la colonoscopia puede contribuir a una reducción de la incidencia y la mortalidad del cáncer colorrectal con un perfil sostenible de ahorro de costos.
Vea el articulo completo en:
https://www.thelancet.com/action/showPdf?pii=S2589-7500%2822%2900042-5
Una terapia experimental de "silenciamiento génico" reduce hasta un 98% la lipoproteína(a) que es un importante factor de riesgo de enfermedades cardíacas
Los resultados de un nuevo estudio clínico de Fase I dirigido por la Clínica Cleveland demuestran que una terapia experimental de «silenciamiento génico» redujo hasta en un 98% los niveles de lipoproteína(a) (Lp(a)) en sangre el cual es un factor clave del riesgo de cardiopatía.
Los resultados del estudio APOLLO: “Magnitude and Duration of Effects of a Short-interfering RNA Targeting Lipoprotein(a): A Placebo-controlled Double-blind Dose-ranging Trial» se presentaron durante una sesión científica en la 71ª Sesión Científica Anual del Colegio Americano de Cardiología y se publicaron simultáneamente en línea en el Journal of the American Medical Association.
En el estudio, los participantes que recibieron dosis más elevadas de SLN360 (un pequeño ARN de interferencia (ARNsi) terapéutico que «silencia» el gen responsable de la producción de Lp(a) vieron disminuir sus niveles de esta lipoproteína hasta en un 96% – 98%. Cinco meses después, los niveles de Lp(a) de estos participantes seguían siendo un 71% – 81% más bajos que los iniciales.
Los resultados sugieren que esta terapia con ARNsi podría ser un tratamiento prometedor para ayudar a prevenir las cardiopatías prematuras en personas con niveles elevados de Lp(a), que se calcula que afectan a 64 millones de personas en Estados Unidos y a 1400 millones en todo el mundo. Se calcula que entre el 20 y el 25% de la población mundial tiene niveles elevados de Lp(a).
«Estos resultados demostraron la seguridad y la gran eficacia de este tratamiento experimental para reducir los niveles de Lp(a), un factor de riesgo común, pero hasta ahora intratable, determinado genéticamente, que provoca infartos de miocardio prematuros, accidentes cerebrovasculares y estenosis aórtica», afirmó el autor principal del estudio, el doctor Steven E. Nissen, director académico del Heart, Vascular & Thoracic Institute de la Clínica Cleveland. «Esperamos que el desarrollo posterior de esta terapia también demuestre que reduce las consecuencias de la Lp(a) en el ámbito clínico a través de futuros estudios».
La Lp(a) tiene similitudes con el LDL, también conocido como “colesterol malo”. La Lp(a) se produce en el hígado, donde una proteína adicional llamada apolipoproteína(a) se une a una partícula similar a la LDL. A diferencia de otros tipos de partículas de colesterol, los niveles de Lp(a) están determinados genéticamente en un 80 a 90%. La estructura de la partícula Lp(a) provoca la acumulación de placas en las arterias, que desempeñan un papel importante en las enfermedades cardíacas. Un nivel elevado de Lp(a) aumenta en gran medida el riesgo de sufrir infartos de miocardio y accidentes cerebrovasculares.
Aunque existen terapias eficaces para reducir el riesgo de enfermedades cardíacas mediante la disminución del colesterol LDL y otros lípidos, actualmente no hay tratamientos aprobados para reducir la Lp(a). Dado que los niveles de Lp(a) vienen determinados por los genes de una persona, los cambios en el estilo de vida, como la dieta o el ejercicio, no tienen ningún efecto. En este estudio, el tratamiento con ARNsi reduce los niveles de Lp(a) al «silenciar» el gen responsable de la producción de Lp(a) y bloquear la creación de apolipoproteína(a) en el hígado.
En el ensayo APOLLO, los investigadores inscribieron a 32 personas en cinco centros médicos de tres países. Todos los participantes tenían niveles de Lp(a) superiores a 150 nmol/L con un nivel medio de 224 nmol/L, siendo los valores normales 75 nmol/L o menos. Ocho participantes recibieron un placebo y el resto recibió una de las cuatro dosis de SLN360 mediante una única inyección subcutánea. Las dosis fueron de 30, 100, 300 y 600 mg. Se observó atentamente a los participantes durante las primeras 24 horas después de la inyección y luego se les evaluó periódicamente durante cinco meses.
Los participantes que recibieron 300 mg y 600 mg de SLN360 experimentaron una reducción máxima del 96% y del 98% en los niveles de Lp(a), y una reducción del 71% y del 81% a los cinco meses en comparación con el nivel inicial. Los que recibieron un placebo no experimentaron ningún cambio en los niveles de Lp(a). Las dosis más altas también redujeron el colesterol LDL entre un 20% y un 25%. No se registraron consecuencias importantes en materia de seguridad y el efecto secundario más frecuente fue un dolor temporal en el lugar de la inyección. El estudio se amplió y los investigadores continuarán el seguimiento de los participantes durante un año.
Referencia:
Steven E. Nissen, Kathy Wolski, Craig Balog, Daniel I. Swerdlow, Alison C. Scrimgeour, Curtis Rambaran, Rosamund J. Wilson, Malcom Boyce, Kausik K. Ray, Leslie Cho, Gerald F. Watts, Michael Koren, Traci Turner, Erik S. Stroes, Carrie Melgaard, Giles V. Campion. Single Ascending Dose Study of a Short Interfering RNA Targeting Lipoprotein(a) Production in Individuals With Elevated Plasma Lipoprotein(a) Levels. JAMA, 2022; DOI: 10.1001/jama.2022.5050
Link: https://jamanetwork.com/journals/jama/fullarticle/2790912

Megalabs Bolivia en el primer lugar de los mejores lugares para trabajar

Compartimos nuestra alegría y orgullo de haber obtenido el 1er lugar en la categoría de 101 a 700 colaboradores en el ranking de GPTW de Los Mejores lugares para trabajar en Bolivia.
Nuestro compromiso de brindar un ambiente seguro, de respeto e igualdad poniendo a nuestros colaboradores en primer lugar, es lo que nos ha llevado a recibir este gran reconocimiento.
Gracias a toda nuestra familia Megalabs Bolivia!!!
La cultura organizacional es un imán para el talento y un multiplicador de la productividad, la motivación y el compromiso.
¡¡Muchas felicitaciones!!

Día Mundial de la Salud 2022, la OMS hace foco en el cambio climático y sus consecuencias en la salud
El tema del Día Mundial de la Salud de 2022 es «Nuestro planeta, nuestra salud». En el día de hoy, 7 de abril de 2022, la OMS dirige la atención mundial a la interconexión entre el planeta y nuestra salud. Se instará a las personas, las comunidades, los gobiernos y las organizaciones de todo el mundo a compartir sus historias sobre las medidas que están adoptando para proteger nuestro planeta y nuestra salud.
Según estimaciones del ente multilateral, se registran más de 13 millones de muertes al año en todo el mundo como consecuencia de causas ambientales evitables. Entre estos eventos prevenibles, la OMS incluyó la crisis climática, a la cual definió como “la mayor amenaza para la salud que enfrenta la humanidad”. “La crisis climática es también una crisis sanitaria”, recalcó.
Acceda a la publicación a través del siguiente enlace:
https://www.who.int/es/campaigns/world-health-day/2022

Desafíos en el desarrollo de sistemas de administración de fármacos basados en pequeñas vesículas extracelulares para el tratamiento de enfermedades cerebrales
Las pequeñas vesículas extracelulares (pVE) tienen un tamaño de ~30-200 nm de diámetro y pueden actuar como portadoras de diferentes cargas, dependiendo de la célula de origen o de la condición fisiológica/patológica. Como nanovesículas endógenas, las pVE son importantes en la comunicación intercelular y tienen muchas de las características deseables de un sistema ideal de administración de fármacos. Las pVE son naturalmente biocompatibles, con una capacidad de orientación superior, un perfil de seguridad adecuado, un tamaño nanométrico y pueden cargarse con agentes tanto lipofílicos como hidrofílicos. Debido a sus propiedades bioquímicas y físicas, las pVE se consideran una estrategia prometedora frente a otros vehículos de administración en el sistema nervioso central (SNC), ya que atraviesan libremente la barrera hematoencefálica (BHE) y pueden dirigirse a células nerviosas específicas, potenciando una orientación más precisa de su carga. Además, los pVEs permanecen estables en la circulación periférica, lo que los convierte en atractivos sistemas de nanotransporte para promover la neuroregeneración.
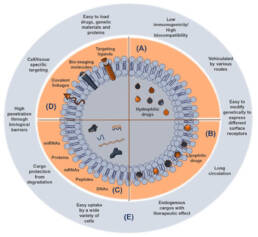
Las cargas de las pVE y sus ventajas como sistemas de administración de moléculas funcionales y terapéuticas.
Las pequeñas vesículas extracelulares (pVE) constan de un compartimento acuoso rodeado por una bicapa lipídica. Las pVEs pueden compartimentar y solubilizar compuestos hidrofílicos en los compartimentos acuosos (A) y moléculas lipofílicas casi totalmente atrapadas en la capa lipídica (B), que las protege de la degradación. Los agentes con un coeficiente de partición intermedio se distribuyen por igual entre el acuoso y el lipídico. Las proteínas, los péptidos y el material genético también pueden liberarse de las pVEs (C). La fijación de compuestos de focalización, moléculas de bioimagen y enlaces covalentes a la superficie de las pVE contribuyen a mejorar su utilidad como vehículos para la administración de biomoléculas y fármacos (D). Las ventajas más importantes de los pVE como nanotransportadores terapéuticos (E).
En los últimos años, las pVE se han propuesto como una poderosa herramienta terapéutica que puede utilizarse para atacar la patología cerebral, ya que presentan numerosas ventajas como nanotransportadores terapéuticos. Teniendo en cuenta su biocompatibilidad y su capacidad como eficientes mensajeros de célula a célula, las pVE pueden administrarse por varias vías, para superar las barreras biológicas y llegar al SNC.
Las pVE tienen una baja inmunogenicidad y son más estables en la circulación que otros sistemas de nanopartículas debido a su origen endógeno y a su especial composición superficial. Además, tienen la capacidad de cargar múltiples moléculas, como fármacos, ARNm, y proteínas, permitiendo una entrega más eficiente en células o tejidos específicos, modificando adecuadamente su superficie en función del estado de la célula parental y/o la fuente de las células donantes. De este modo, su uso evita que los fármacos administrados se acumulen en otros lugares que no sean el objetivo previsto. Últimamente, las pVEs han sido manipuladas para ser cargadas con moléculas terapéuticas específicas y mRNAs, a través de la generación de pVE-miméticos o por manipulación de sus células donantes. A pesar de todas las pruebas positivas para el uso de las pVE como nanotransportadores, todavía hay que dilucidar algunos aspectos, como el análisis de la biodistribución de las pVE, el mecanismo de entrada al cerebro a través de la BHE, y su estabilidad y propiedades farmacocinéticas.
Una cuestión crítica que debe tenerse en cuenta es la elección de las células donantes de las pVE. La información adicional sobre la compleja constitución molecular de las pVEs, es decir, su dependencia de la carga de su fuente celular, entre otras, será imprescindible para la elección del objetivo terapéutico y su uso. Además, todavía se necesitan más estudios para explorar los efectos de las pVEs in vivo, en términos de seguridad, la eficacia de la administración y la prevención de los efectos no deseados. Un mejor conocimiento de la carga de las pVE y de sus objetivos específicos de células/tejidos proporcionará, sin duda, nuevas estrategias terapéuticas para superar los trastornos del sistema nervioso central.
Referencia del estudio:
Loch-Neckel G, Matos AT, Vaz AR and Brites D (2022) Challenges in the Development of Drug delivery systems based on small extracellular vesicles for therapy of brain diseases.,Front. Pharmacol. 13:839790.doi: 10.3389/fphar.2022.839790
Secuencia completa del genoma humano, un logro científico increíble.
“Generar una secuencia del genoma humano verdaderamente completa representa un logro científico increíble, ya que proporciona la primera visión completa de nuestro modelo de ADN”, dijo Eric Green, MD, Ph.D., director de NHGRI. “Esta información fundamental fortalecerá los muchos esfuerzos en curso para comprender todos los matices funcionales del genoma humano, lo que a su vez potenciará los estudios genéticos de las enfermedades humanas”.
El trabajo fue realizado por el consorcio Telómero a Telómero (T2T), que incluyó el liderazgo de investigadores del Instituto Nacional de Investigación del Genoma Humano (NHGRI), parte de los Institutos Nacionales de Salud; Universidad de California, Santa Cruz; y la Universidad de Washington, Seattle. NHGRI fue el principal financiador del estudio.
La secuenciación completa se basa en el trabajo del Proyecto del Genoma Humano, que cartografió aproximadamente el 92% del genoma, y en la investigación realizada desde entonces. Miles de investigadores han desarrollado mejores herramientas de laboratorio, métodos computacionales y enfoques estratégicos para descifrar la secuencia compleja. Seis artículos que abarcan la secuencia completa aparecen en Science, junto con artículos complementarios en varias otras revistas.
Durante la última década, surgieron dos nuevas tecnologías de secuenciación de ADN que produjeron lecturas de secuencias mucho más largas. El método de secuenciación de ADN Oxford Nanopore puede leer hasta 1 millón de letras del código del ADN en una sola lectura con una precisión modesta, mientras que el método de secuenciación de ADN PacBio HiFi puede leer unas 20.000 letras con una precisión casi perfecta. Los investigadores del consorcio T2T utilizaron ambos métodos de secuenciación de ADN para generar la secuencia completa del genoma humano.
La secuencia del genoma humano ahora completa será particularmente valiosa para los estudios que tienen como objetivo establecer puntos de vista integrales de la variación genómica humana.
“Desde que tuvimos el primer borrador de la secuencia del genoma humano, determinar la secuencia exacta de regiones genómicas complejas ha sido un desafío”, dijo Evan Eichler, Ph.D., investigador de la Universidad de Washington y copresidente del consorcio T2T. “Estoy encantado de que hayamos hecho el trabajo. El plan completo va a revolucionar la forma en que pensamos sobre la variación, la enfermedad y la evolución genómica humana”.
Según el copresidente del consorcio, Adam Phillippy, Ph.D., cuyo grupo de investigación en NHGRI dirigió el esfuerzo final, la secuenciación del genoma completo de una persona debería ser menos costosa y más sencilla en los próximos años.
«En el futuro, cuando se secuencie el genoma de alguien, podremos identificar todas las variantes en su ADN y usar esa información para guiar mejor su atención médica», dijo Phillippy. «Verdaderamente terminar la secuencia del genoma humano fue como ponerse un nuevo par de anteojos. Ahora que podemos ver todo claramente, estamos un paso más cerca de entender lo que todo esto significa”.
Fuente:
National Human Genom Reesarch Institute / News & Events. Prabarna Ganguly, Ph.D. And Rachael Zisk. Researchers generate the first complete, gapless sequence of a human genoma.

Mayor riesgo de desarrollar diabetes en personas recuperadas de COVID-19
Cada vez hay más evidencia que sugiere que más allá de la fase aguda de la infección por SARS-CoV-2, las personas con COVID-19 podrían experimentar una amplia gama de secuelas postagudas, incluida la diabetes. Sin embargo, los riesgos y la carga de la diabetes en la fase postaguda de la enfermedad aún no se han caracterizado de forma exhaustiva. En esta línea, un estudio de cohorte realizado por Xie Y y Al-Aly Z tuvo como objetivo examinar el riesgo postagudo y la carga de diabetes incidente en personas que sobrevivieron más de un mes después de contraer la enfermedad.
En este estudio se utilizó las bases de datos nacionales del Departamento de Asuntos de Veteranos de EE. UU. para crear una cohorte de 181.280 participantes que dieron positivo en la prueba de COVID-19 entre el 1 de marzo de 2020 y el 30 de septiembre de 2021; un grupo de control contemporáneo (n=4.118.441) con participantes inscriptos entre el 1 de marzo de 2020 y el 30 de septiembre de 2021; y un grupo de control histórico (n=4.286.911) con participantes inscriptos entre el 1 de marzo de 2018 y el 30 de septiembre de 2019. Ambos grupos de control no tenían evidencia de infección por SARS-CoV-2. Los participantes en los tres grupos no padecían de diabetes antes de ingresar a la cohorte y fueron seguidos durante una mediana de 352 días.
En la fase postaguda de la enfermedad, las personas con COVID-19 exhibieron un mayor riesgo y exceso de carga de diabetes y de uso de antihiperglucemiantes incidente que los participantes del grupo control contemporáneo, y los mismos aumentaron de forma graduada según la gravedad de la infección (si los pacientes no estaban hospitalizados, estaban hospitalizados o si habían ingresado en cuidados intensivos). Todos los resultados fueron consistentes en los análisis utilizando el control histórico como categoría de referencia.
En base a los resultados este estudio demostró que las personas que habían tenido COVID-19 tenían aproximadamente un 40 % más de probabilidades de desarrollar diabetes hasta un año después que los pacientes del grupo control. Eso significó que, por cada 1000 personas estudiadas en cada grupo, aproximadamente 13 personas más en el grupo de COVID-19 fueron diagnosticadas con diabetes. Casi todos los casos detectados fueron diabetes tipo 2, en la que el cuerpo se vuelve resistente o no produce suficiente insulina. Incluso las personas que tenían infecciones leves y sin factores de riesgo previos para la diabetes tenían mayores probabilidades de desarrollar la afección crónica. A su vez, la posibilidad de desarrollar diabetes aumentó con el aumento de la gravedad de la enfermedad: las personas que fueron hospitalizadas o admitidas en cuidados intensivos tenían aproximadamente el triple de riesgo en comparación con las personas de control que no tenían COVID-19.
Vea el artículo completo en:
https://www.thelancet.com/action/showPdf?pii=S2213-8587%2822%2900044-4
La buena hidratación puede reducir los riesgos de insuficiencia cardíaca a largo plazo
Mantenerse bien hidratado puede estar asociado a un menor riesgo de desarrollar insuficiencia cardíaca, según investigadores de los Institutos Nacionales de Salud. Sus conclusiones, publicadas en la revista European Heart Journal, sugieren que consumir cantidades suficientes de líquidos a lo largo de la vida no sólo favorece el funcionamiento esencial del organismo, sino que también puede reducir el riesgo de sufrir problemas cardíacos graves en el futuro.
La insuficiencia cardíaca, una enfermedad crónica que se desarrolla cuando el corazón no bombea suficiente sangre para las necesidades del organismo, afecta a más de 6,2 millones de estadounidenses, algo más del 2% de la población. También es más común entre los adultos de 65 años o más.
«Al igual que reducir la ingesta de sal, beber suficiente agua y mantenerse hidratado son formas de apoyar a nuestros corazones y pueden ayudar a reducir los riesgos a largo plazo de las enfermedades del corazón», dijo Natalia Dmitrieva, doctora, autora principal del estudio e investigadora del Laboratorio de Medicina Regenerativa Cardiovascular del Instituto Nacional del Corazón, los Pulmones y la Sangre (NHLBI), parte de NIH.
Después de realizar investigaciones preclínicas que sugerían conexiones entre la deshidratación y la fibrosis cardíaca (un endurecimiento de los músculos del corazón), Dmitrieva y los investigadores buscaron asociaciones similares en estudios poblacionales a gran escala. Para empezar, analizaron los datos de más de 15.000 adultos, de entre 45 y 66 años, que se inscribieron en el estudio Atherosclerosis Risk in Communities (ARIC) entre 1987 y 1989 y compartieron información de las visitas médicas durante un periodo de 25 años.
Al seleccionar a los participantes para su revisión retrospectiva, los científicos se centraron en aquellos cuyos niveles de hidratación estaban dentro de un rango normal y que no tenían diabetes, obesidad o insuficiencia cardíaca al inicio del estudio. En el análisis final se incluyeron aproximadamente 11.814 adultos, de los cuales los investigadores descubrieron que 1.366 (11,56%) desarrollaron posteriormente insuficiencia cardíaca.
Para estudiar los posibles vínculos con la hidratación, el equipo evaluó el estado de hidratación de los participantes mediante varias medidas clínicas. El análisis de los niveles de sodio sérico que aumenta a medida que disminuyen los niveles de líquidos del organismo, fue especialmente útil para ayudar a identificar a los participantes con un mayor riesgo de desarrollar insuficiencia cardíaca. También ayudó a identificar a los adultos mayores con un mayor riesgo de desarrollar tanto insuficiencia cardíaca como hipertrofia ventricular izquierda (un agrandamiento y engrosamiento del corazón).
Por ejemplo, los adultos con niveles de sodio sérico a partir de 143 miliequivalentes por litro (mEq/L) – siendo el rango normal 135-146 mEq/L – en la mediana edad tenían un riesgo asociado del 39% de desarrollar insuficiencia cardiaca en comparación con los adultos con niveles más bajos. Y por cada aumento de 1 mEq/L en el sodio sérico dentro del rango normal de 135-146 mEq/L, la probabilidad de que un participante desarrollara insuficiencia cardíaca aumentaba en un 5%.
En una cohorte de unos 5.000 adultos de entre 70 y 90 años, aquellos con niveles de sodio sérico de 142,5-143 mEq/L a mediana edad tenían un 62% más de probabilidades de desarrollar hipertrofia ventricular izquierda. Los niveles de sodio sérico a partir de 143 mEq/L se correlacionaban con un riesgo 102% mayor de hipertrofia ventricular izquierda y un riesgo 54% mayor de insuficiencia cardíaca.
Basándose en estos datos, los autores concluyen que los niveles de sodio sérico superiores a 142 mEq/L en la mediana edad se asocian a un mayor riesgo de desarrollar hipertrofia ventricular izquierda e insuficiencia cardiaca más adelante.
Estos resultados preliminares sugieren que una buena hidratación puede ayudar a prevenir o ralentizar la progresión de los cambios en el corazón que pueden conducir a la insuficiencia cardíaca.
Los líquidos son esenciales para una serie de funciones corporales, como ayudar al corazón a bombear la sangre con eficacia, apoyar la función de los vasos sanguíneos y orquestar la circulación. Sin embargo, según los investigadores, muchas personas ingieren mucho menos de lo que necesitan. Aunque las pautas de consumo de líquidos varían en función de las necesidades del organismo, los investigadores recomendaron una ingesta diaria de líquidos de 6 a 8 tazas (1,5 – 2,1 litros) para las mujeres y de 8 a 12 tazas (2 – 3 litros) para los hombres. Los Centros para el Control y la Prevención de Enfermedades también ofrecen consejos para favorecer una hidratación saludable.
Referencia:
Natalia I. Dmitrieva, Delong Liu, Colin O. Wu, Manfred Boehm. Middle age serum sodium levels in the upper part of normal range and risk of heart failure. European Heart Journal, 2022 DOI: 10.1093/eurheartj/ehac138.
Link: https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehac138/6553797

Consumo de palta y riesgo cardiovascular en Adultos
Un estudio publicado en la revista Journal of the American Heart Association indicó que comer al menos una palta a la semana reduce el riesgo de enfermedad coronaria en un 21 % en comparación con evitarla o ingerirla con poca frecuencia.
Sin embargo, no hallaron un beneficio equivalente en la reducción del riesgo de ACV. “La proporción equivale a media taza o media palta”, detalló Lorena Pacheco, autora del estudio e investigadora posdoctoral del departamento de nutrición de la Escuela de Salud Pública T.H. Chan de Harvard, en Boston.
El estudio se llevó a cabo con más de 68.000 mujeres y 41.000 hombres inscritos en dos estudios gubernamentales a largo plazo sobre los factores de riesgo de las enfermedades crónicas: el Nurses’ Health Study y el Health Professionals Follow-up Study. Todos los participantes estaban libres de cáncer, enfermedades coronarias y apoplejías al inicio de los estudios y completaron cuestionarios.
Los autores de este estudio concluyen que una mayor ingesta de palta se asoció con un menor riesgo de enfermedad cardiovascular (ECV) y enfermedad coronaria en 2 grandes cohortes prospectivas de hombres y mujeres estadounidenses. La sustitución de ciertos alimentos que contienen grasas por palta podría conducir a un menor riesgo de ECV.
Acceda al artículo completo en:
https://www.ahajournals.org/doi/epub/10.1161/JAHA.121.024014