¿Qué harías si supieras cuánto tiempo te queda hasta que comiences a tener síntomas de la enfermedad de Alzheimer?
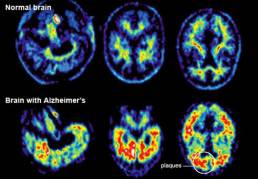
Una nueva investigación de la Universidad de California, Berkeley, sugiere que una defensa contra esta forma de demencia, es el sueño reparador profundo. Cómo dormimos hoy puede pronosticar cuándo comienza la enfermedad de Alzheimer.
Los hallazgos publicados el 3 de septiembre, en la revista Current Biology muestran que los participantes que comenzaron a experimentar un sueño más fragmentado y menos movimientos oculares no rápidos (no REM) tenían más probabilidades de mostrar un aumento de beta-amiloide en el transcurso del estudio.
“En lugar de esperar a que alguien desarrolle demencia muchos años después, podemos evaluar cómo la calidad del sueño predice cambios en las placas de betaamiloide en múltiples momentos. Al hacerlo, podemos medir la rapidez con la que esta proteína tóxica se acumula en el cerebro con el tiempo, lo que puede indicar el comienzo de la enfermedad de Alzheimer”, dijo Joseph Winer, autor principal del estudio.

Un alto consumo de alimentos ultraprocesados acelera el envejecimiento celular
Un alto consumo de alimentos ultraprocesados acelera el envejecimiento celular. Investigadores de la Universidad de Navarra, publicaron sus hallazgos en la revista American Journal of Clinical Nutrition.
“El envejecimiento propio de la edad acorta los telómeros, fragmentos finales de los cromosomas, que son marcadores de edad celular. Diferentes causas aceleran este acortamiento, entre ellas se encuentra una alimentación inadecuada”, explica la catedrática Amelia Martí, miembro del CIBER de Fisiopatología de la Obesidad y la Nutrición y directora del trabajo.
Los ultraprocesados, según explica esta investigadora, son productos que no contienen un alimento entero o identificable, sino largas listas de aditivos, habitualmente con cinco o más ingredientes, como aromatizantes, colorantes, emulsionantes, conservantes y otros. Por ejemplo, las bebidas carbonatadas y refrescos, las carnes procesadas (salchichas, hamburguesas), los batidos y postres lácteos, muchos de los cereales azucarados de desayuno o las pizzas de fabricación industrial.

Las probabilidades de atrapar al Covid-19 en un avión son más escasas de lo que se piensa, dicen los científicos.
Sentarse apretado entre un número de extraños a bordo de un avión puede parecer una posición arriesgada en estos tiempos inciertos.
Pero según algunos expertos que señalan los muy pocos casos documentados de transmisión en vuelo, las posibilidades de atrapar al Covid-19 mientras se está a bordo de un vuelo son en realidad relativamente escasas.
El miedo a volar durante la pandemia ha reducido drásticamente el tráfico aéreo mundial, que también se ha restringido debido al cierre de las fronteras. Si se confirman las nuevas afirmaciones científicas, la percepción de un mayor riesgo de abordar un avión podría ser infundada.
En un caso, se hicieron pruebas de detección del coronavirus a unos 328 pasajeros y miembros de la tripulación después de que se supo que un vuelo del 31 de marzo de los Estados Unidos a Taiwán había transportado a 12 pasajeros que presentaban síntomas en ese momento. Sin embargo, todos los demás pasajeros dieron negativo, al igual que los miembros de la tripulación.
Y aunque ciertamente ha habido casos de pasajeros infectados que han transmitido el virus a la tripulación del avión o a otros viajeros en los últimos meses, las tasas de transmisión son bajas.
Un estudio publicado recientemente en la revista médica JAMA Network Open encontró pruebas de la posible propagación del coronavirus durante un vuelo de cuatro horas de duración de Tel Aviv a Frankfurt en marzo.
Dos pasajeros desarrollaron infecciones después de volar con un grupo de turistas que habían estado en contacto con un gerente de hotel infectado y también se infectaron, según investigadores del Instituto de Virología Médica de la Universidad Goethe de Frankfurt.
Los dos que pueden haber sido infectados estaban sentados en la parte trasera del avión, directamente al otro lado del pasillo de siete pasajeros que habían contraído el virus sin saberlo.
Se cree que un vuelo anterior del Reino Unido a Vietnam, el 2 de marzo, en el que un pasajero aparentemente contagió el virus a unos 14 pasajeros más, así como a un miembro de la tripulación, es hasta ahora la única transmisión conocida a bordo a múltiples personas.
Una explicación del aparentemente bajo nivel de riesgo es que el aire de las modernas cabinas de los aviones se sustituye por aire fresco nuevo cada dos o tres minutos, y la mayoría de los aviones están equipados con filtros de aire diseñados para atrapar el 99,99% de las partículas.
Mientras tanto, se han aplicado varios protocolos nuevos, como el cubrimiento de la cara tanto de los pasajeros como de la tripulación, que es obligatorio en la mayoría de las aerolíneas, los exámenes de temperatura, así como una limpieza más intensiva de la cabina y la limitación del movimiento en la cabina durante el vuelo.
Arnold Barnett, profesor de estadística de la Escuela de Administración Sloan del Instituto Tecnológico de Massachusetts, trató de cuantificar las probabilidades de infectarse con el virus a bordo de un vuelo corto en un estudio reciente en el que se examinaron los beneficios de la política de asientos intermedios vacíos.
De acuerdo con sus hallazgos, basados en vuelos de corta distancia en los EE.UU. en aviones configurados con tres asientos a cada lado del pasillo, como el Airbus 320 y el Boeing 737 – y asumiendo que todos llevan una máscara – el riesgo de contraer el virus en un vuelo completo es sólo 1 en 4.300. Esas probabilidades caen a 1 en 7.700 si el asiento del medio está vacante.
«La mayoría de las cosas son más peligrosas ahora que antes de Covid, y la aviación no es una excepción a eso», le dice a CNN Travel.
«Pero tres cosas tienen que ir mal para que te infectes (en un vuelo). Tiene que haber un paciente de Covid-19 a bordo y tienen que ser contagiosos», dice. «Si hay una persona así en su vuelo, suponiendo que lleve una máscara, tiene que fallar para prevenir la transmisión.
«También tienen que estar lo suficientemente cerca como para que haya peligro de que sufras la transmisión.»
Barnett dice que tuvo en cuenta todas estas probabilidades antes de determinar un riesgo de transmisión global.
Estas cifras corresponden específicamente a los vuelos de dos horas dentro de los Estados Unidos, el país que actualmente tiene el mayor número de casos de Covid-19 en el mundo.
Las probabilidades serán menores para los vuelos realizados en partes del globo con pocos casos y mayores para los vuelos de larga distancia, ya que «la relación de proximidad es un factor junto con la existencia de proximidad», dice.
Barnett continúa diciendo que no hay mucha diferencia en términos de riesgo entre los pasajeros sentados en un asiento del pasillo en un vuelo completo y los que están en el asiento de la ventanilla.
Sin embargo, las posibilidades de infectarse son ligeramente mayores para los que están en los asientos del pasillo, porque simplemente tienen más gente a su alrededor.
«Estás en peligro por las personas que se sientan a tu lado en la misma fila», dice. «Y en menor medida, la gente de la fila de atrás y la de adelante.
«Estadísticamente, el asiento de la ventanilla es un poco más seguro que el asiento del medio o el asiento del pasillo en un avión que está lleno. Pero no es una gran diferencia.»
La investigación de Barnett se basa en la suposición de que los vuelos están operando a pleno volumen, pero vale la pena señalar que muchos siguen funcionando a capacidad reducida.
Aunque la Administración de Seguridad en el Transporte de los Estados Unidos informó que el tráfico a través de los puntos de control de seguridad de los aeropuertos había pasado 800.000 por primera vez desde la pandemia a principios de agosto, esto todavía era un 31% menos que las cifras para el mismo día en 2019.
El profesor es un fuerte partidario de la política de asientos vacíos en el medio, que ha sido adoptada por compañías como Delta Air Lines, Southwest Airlines y JetBlue Airways.
Sin embargo, la Asociación Internacional de Transporte Aéreo (IATA) describe este enfoque como «económicamente inviable» para las aerolíneas.
«La detección, los cubrimientos de cara y las máscaras son algunas de las muchas capas de medidas que recomendamos», dijo Alexandre de Juniac, Director General y CEO de IATA en una declaración oficial publicada el mes pasado. «Dejar el asiento del medio vacío, sin embargo, no lo es.»
De Juniac continúa sugiriendo que una prueba efectiva de Covid-19 que pueda ser administrada a escala, y los pasaportes de inmunidad también podrían ser incluidos como medidas temporales de bioseguridad si están disponibles.
«Debemos llegar a una solución que dé a los pasajeros la confianza para volar y que mantenga el costo del vuelo asequible», añade. «Una sin la otra no tendrá ningún beneficio duradero».
Aunque las diferentes aerolíneas tienen medidas ligeramente diferentes, la orientación general para los pasajeros es usar una máscara, lavarse las manos regularmente y hacer el check-in en línea para minimizar los riesgos de transmisión en vuelo.
Sin embargo, Barnett recomienda a los viajeros que lleven las cosas un paso más allá usando un escudo.
«Hay varias cosas que se pueden hacer para tomar el riesgo, que es pequeño, y hacerlo aún más pequeño», dice.
«Debido a que (un escudo) cubre tus ojos, nariz y boca, disminuye el riesgo de que otros te infecten.
«La ciencia está cambiando cada día, pero mi entendimiento es que si usas una máscara, reduce enormemente la posibilidad de que infectes a otros. Pero no te protege mucho, mientras que un escudo te protegerá.
«Si estuviera volando ahora, ciertamente usaría un escudo.»
Este punto de vista es apoyado de alguna manera por un nuevo informe de investigación de la Universidad de Edimburgo y la Universidad de Heriot-Watt del Reino Unido, que concluye que el uso de barreras de plástico llamadas escudos de asiento de protección personal reducirá significativamente el riesgo de contaminación por Covid-19, siempre que se usen con máscaras faciales.
Según el informe «Face Coverings, Aerosol Dispersion and Mitigation of Virus Transmission Risk», los chorros de aire pueden filtrarse por los lados y la espalda, así como por la parte delantera de las máscaras faciales.
Recomienda que los asientos de los aviones estén equipados con ventanas de protección personal (PPW, por sus siglas en inglés), barreras de plástico transparente diseñadas por el especialista en interiores y exteriores de aviones con sede en el Reino Unido, RAS Completions, que pueden fijarse a la parte trasera y a los lados de cualquier asiento de un avión.
«Nuestra recomendación es que las aerolíneas hagan obligatorias las mascarillas, y si se usan junto con las PPW y la limpieza regular de las PPW, el riesgo de contaminación por Covid-19 se mantiene al mínimo», dice la coautora del informe, la Dra. Cathal Cummins, profesora adjunta de la Universidad Heriot-Watt, también en Edimburgo.
«Si las tres medidas son obligatorias, junto con una buena higiene personal, las aerolíneas pueden aumentar la protección de los pasajeros».
Grupos de alto riesgo
En julio, Qatar Airways se convirtió en la primera aerolínea en hacer obligatorio para los pasajeros el uso de un protector facial además de una máscara o un cubrebocas.
Los escudos, que son suministrados por la compañía, son obligatorios para los pasajeros de la clase económica, a menos que estén comiendo o bebiendo, mientras que los que viajan en clase ejecutiva pueden llevarlos «a su propia discreción, ya que disfrutan de más espacio y privacidad».
Sin embargo, todos los pasajeros deben llevarlos durante el embarque y desembarque.
Philippine Airlines siguió el ejemplo a principios de este mes, por lo que parece probable que otras compañías aéreas opten por aplicar esta norma en el futuro.
Antes de embarcar en su vuelo, los clientes que viajen con la aerolínea de Oriente Medio recibirán kits de protección, que incluyen protectores faciales, desinfectante para las manos, una mascarilla quirúrgica y guantes desechables.
Aunque está claro que tales precauciones pueden limitar en gran medida el peligro de infección, que ya es relativamente escaso, para algunos viajeros, cualquier nivel de riesgo es simplemente demasiado arriesgado, en particular para los grupos de alto riesgo.
Barnett subraya que se necesitará el desarrollo de una vacuna o un cambio en la atención disponible para los pacientes de Covid-19 para que esos ansiosos viajeros se sientan cómodos volando de nuevo, independientemente del número de medidas de seguridad que se apliquen.
En la actualidad, está optando por no volar por sí mismo debido a varios factores de riesgo: a los 72 años, Barnett tiene un mayor riesgo de contraer el virus, mientras que los hombres tienen más probabilidades de morir a causa del virus que las mujeres.
«Lo extraño bastante», admite. «Creo que volar es hermoso y, en circunstancias normales, excesivamente seguro.
«Pero estas no son circunstancias normales.»
Texto traducido de:
The odds of catching Covid-19 on an airplane are slimmer than you think, scientists say. Tamara Hardingham-Gill, CNN Travel.20th August 2020.
https://edition.cnn.com/travel/article/odds-catching-covid-19-flight-wellness-scn/index.html
Conexion Megalabs - Las probabilidades de atrapar al Covid-19 en un avión son más escasas de lo que se piensa

LAMP: La nueva técnica que promete cambiar el rumbo de la pandemia
El diagnóstico de Covid-19 se lleva a cabo por la detección de SARS-CoV-2 en un hisopado nasofaríngeo mediante la técnica RT-PCR. Esta técnica, si bien es altamente sensible, cuenta con la limitante del equipamiento necesario para realizar la técnica, los kits para la detección, y el tiempo que demora en ser realizada. El tiempo entre la toma de la muestra y la obtención del resultado puede tomar entre 24 y 72 horas, o incluso días, dependiendo del país en el que se realicen los tests, los recursos asignados, la saturación del sistema de salud y el personal capacitado para realizar la técnica.
La detección de casos positivos de Covid-19 es un cuello de botella que ha dificultado el control de la pandemia. Es así que la comunidad científica ha estado trabajando sobre un método alternativo, que sea más rápido y accesible para diagnosticar y evitar la propagación continua. El Institut Pasteur de Montevideo junto con la Facultad de Ciencias y Facultad de Química de la Universidad de la República, en Uruguay, han desarrollado y puesto a punto un método de detección denominado LAMP, a partir de muestras de hisopado, con una sensibilidad comparable a la obtenida en la técnica RT-PCR. Actualmente se está trabajando en la producción a gran escala de los reactivos para extender el acceso a esta técnica a distintas regiones del país.
El método LAMP (por sus siglas en inglés loop mediated isothermal amplification) es un novedoso método de amplificación de ácido nucleico isotérmico, que muestra una mayor sensibilidad y especificidad debido a una característica de amplificación exponencial que utiliza 6 secuencias objetivo diferentes, identificadas simultáneamente por distintos “primers” o cebadores en la misma reacción. Si bien es una técnica ya utilizada previamente, ha ido mejorando con el paso del tiempo. Los actuales ensayos LAMP que utilizan un total de seis cebadores reconocen ocho sitios distintos de la secuencia del objetivo. Para iniciar la síntesis se emplea una polimerasa de ADN que desplaza las cadenas, mientras que dos cebadores forman estructuras de bucle para facilitar y acelerar las rondas de amplificación posteriores. La técnica emplea dos cebadores internos (FIP y BIP) y dos externos (F3 y B3 que pueden reconocer un total de seis regiones distintas dentro del ADN objetivo); y además se emplean dos cebadores de bucle (cebador de bucle hacia adelante; LF, y cebador de bucle hacia atrás; LB) para acelerar la amplificación y la eficacia de la detección. Este método permite la detección de plantillas o “templates” de ADN y ARN en aproximadamente 1 hora, superando la eficiencia de la técnica RT-PCR que se utiliza preferencialmente para testear caso de Covid-19. Dado que el caso de casos sospechosos de padecer esta enfermedad es creciente, los centros hospitalarios y de diagnóstico se ven sobrecargados y muchos pacientes restan por ser examinados y tener sus resultados. Esta pérdida de tiempo resulta vital, ya que el paciente que está infectado y no lo sabe porque no ha sido testeado o porque su resultado aún no ha sido entregado, continúa propagando la infección.
Si bien el costo de reactivos es similar entre LAMP y RT-PCR, el costo en equipamiento que se requiere para LAMP es menor ya que no requiere termociclador con medida de fluorescencia en tiempo real. La lectura de los resultados de esta nueva técnica puede darse a simple vista, ya que el reactivo cambia de color rosado (negativo) a amarillo (positivo) en presencia del virus. Esto facilita mucho la comprensión de los resultados, al mismo tiempo que permite que no solamente expertos científicos en el área de biología molecular puedan analizarlos. Estos hechos levantarían una gran barrera, ya que posibilitaría la aplicación de puntos de testeo en diversos sitios, favoreciendo al control de la pandemia.
Actualmente Uruguay es uno de los países que realiza más tests por personas infectadas: se hacen más de 100 análisis por cada caso positivo encontrado. El Institut Pasteur de Montevideo y la Universidad de la República han puesto al servicio de los distintos gobiernos municipales esta técnica que ya se encuentra validada, para favorecer la rápida detección, principalmente en la frontera y en el interior del país. Al presente se está trabajando en la producción a gran escala de los reactivos para extender el acceso a esta técnica a distintas regiones del país.
Agradecemos a PhD. Gustavo Salinas, Investigador Principal del Institut Pasteur de Montevideo, a cargo del desarrollo de esta técnica, por sus aportes para la realización de este artículo.
Más información:
– Udelar e Instituto Pasteur presentan a intendentes nuevo test diagnóstico de COVID-19. Universidad de la República Uruguay. 28/08/20250. Extraído de:
https://udelar.edu.uy/portal/2020/08/udelar-e-instituto-pasteur-presentan-a-intendentes-nuevo-test-diagnostico-de-covid-19/
– Kashir, J., & Yaqinuddin, A. (2020). Loop mediated isothermal amplification (LAMP) assays as a rapid diagnostic for COVID-19. Medical hypotheses, 141, 109786.
https://doi.org/10.1016/j.mehy.2020.109786
– Farooq, U., Latif, A., Irshad, H., Ullah, A., Zahur, A. B., Naeem, K., Khan, S. U., Ahmed, Z., Rodriguez, L. L., & Smoliga, G. (2015). Loop-mediated isothermal amplification (RT-LAMP): a new approach for the detection of foot-and-mouth disease virus and its sero-types in Pakistan. Iranian journal of veterinary research, 16(4), 331–334.
Conexion Megalabs - Nota LAMP
Día Internacional de Sensibilización sobre la Sobredosis
Según la OMS, más del 70% de las muertes debidas al consumo de sustancias están relacionadas con opioides, con más del 30% de esas muertes causadas por sobredosis.
En Megalabs a través del Centro Interamericano de Monitoreo (CIM) centralizamos nuestro servicio de Farmacovigilancia. Este sitio permite que profesionales sanitarios y pacientes puedan documentar cualquier clase de inconveniente con el uso de los mismos.
Nuestro objetivo es detectar de manera temprana la aparición reacciones adversas, errores de medicación, falsificaciones o adulteraciones, usos fuera de las indicaciones aprobadas, uso en mujeres embarazadas o en período de lactancia, falta de eficacia y abuso de los medicamentos.
Para simplificar la gestión de casos, hemos creado una plataforma web, disponible en www.cimlatam.com. Cada caso se maneja en forma anónima y confidencial, manteniéndose la privacidad de datos personales.

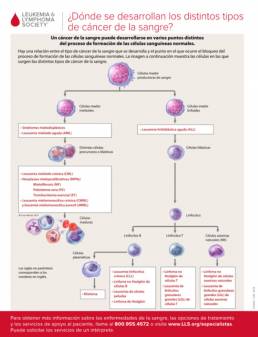
Septiembre es el mes de concientización sobre el cáncer de sangre
Cáncer de la sangre es el término general para referirse a las neoplasias malignas en la sangre, la médula ósea o los ganglios linfáticos que afectan la producción o el funcionamiento normal de las células sanguíneas.
Como estas células sanguíneas enfermas se multiplican, causan daños de gravedad en el sistema circulatorio e inmunitario. The Leukemia & Lymphoma Society (LLS) como líder mundial en la lucha contra el cáncer de sangre, trabaja incansablemente para curar la leucemia, el linfoma, la enfermedad de Hodgkin y el mieloma, así como mejorar la calidad de vida de los pacientes y sus familias.
Aprendamos a conocer dónde se desarrollan los distintos tipos de cáncer de la sangre en esta infografía.
¿Sabes qué es la sepsis?
La sepsis es la respuesta abrumadora y potencialmente mortal del cuerpo a una infección que puede provocar daño tisular, insuficiencia orgánica y la muerte. En concreto, es la respuesta hiperactiva y tóxica de nuestro organismo a una infección.
Nuestro sistema inmunológico trabaja para combatir los gérmenes (bacterias, virus, hongos o parásitos) para prevenir infecciones. Si ocurre una infección es posible que necesite ayuda con medicamentos como antibióticos, antivirales, antifúngicos y antiparasitarios. Sin embargo, a veces el sistema inmunológico deja de luchar contra los «invasores» y comienza a activarse.
Este es el comienzo de la sepsis.
La sepsis progresa a sepsis grave cuando hay signos de disfunción orgánica, como dificultad para respirar, producción de orina baja o nula, pruebas hepáticas anormales y cambios en estado mental. Casi todos los pacientes con sepsis grave requieren tratamiento en una unidad de cuidados intensivos (UCI).
El shock séptico es el nivel más severo y se diagnostica cuando la presión arterial desciende a niveles peligrosos.
Septiembre es el Mes de la Concientización sobre la Sepsis, conozcamos datos relevantes a tener muy presentes.


Biomarcadores en la sangre de pacientes con Covid-19 que pueden predecir cuán grave será la enfermedad
Investigadores de Western University y Lawson Research Institute han identificado biomarcadores en la sangre de pacientes con COVID19 que pueden predecir cuán grave será su enfermedad.
Dos estudios fueron publicados esta semana en la revista Critical Care Explorations. Los investigadores identificaron seis moléculas de importancia: CLM-1, IL12RB1, CD83, FAM3B, IGFR1R y OPTC. Encontraron que estas moléculas se elevaban en los pacientes de Covid19 que se enfermarían aún más gravemente.
“Aunque se necesita más investigación, confiamos en estos biomarcadores y sospechamos que estos patrones pueden estar presentes incluso antes de la admisión en la UCI, como cuando un paciente se presenta por primera vez en el departamento de emergencias. Estos hallazgos podrían ser increíblemente importantes para determinar cuán grave será la enfermedad de un paciente”, explica el líder del estudio, el Dr. Douglas Fraser.
El equipo también espera que los hallazgos puedan utilizarse para diseñar mejor los ensayos clínicos agrupando a los pacientes en función de su riesgo.
Resumen de las pruebas de SARS-CoV-2 (Covid-19)
Resumen de los cambios
Revisiones hechas el 24 de agosto de 2020
• Las categorías de pruebas de diagnóstico se han editado para centrarse en las consideraciones de las pruebas y las medidas que deben adoptar las personas que se someten a ellas.
Revisiones hechas el 17 de julio de 2020
• Salvo en raras ocasiones, ya no se recomienda una estrategia basada en pruebas para determinar cuándo un individuo con una infección por COVID-19 ya no es infeccioso (es decir, interrumpir las Precauciones basadas en la transmisión o el aislamiento en el hogar).
Revisiones hechas el 2 de julio de 2020
• Añadido de revisión a los posibles tipos de pruebas.
• Ejemplos eliminados – por favor refiérase al establecimiento de una guía específica
Este documento proporciona un resumen de las consideraciones y recomendaciones actuales de los Centros para el Control y la Prevención de Enfermedades (CDC) en relación con las estrategias de prueba de COVID-19. Las recomendaciones de los CDC para las pruebas de COVID-19 se han desarrollado en base a lo que se conoce actualmente sobre COVID-19 y están sujetas a cambios a medida que se disponga de información adicional.
Pruebas virales
Los ensayos autorizados para pruebas virales incluyen los que detectan el ácido nucleico o antígeno COVID-19. Las pruebas virales (ácido nucleico o antígeno) comprueban las muestras del sistema respiratorio (como los hisopos nasales u orales) o la saliva para determinar si COVID-19 está presente. Se recomiendan las pruebas virales para diagnosticar la infección. Algunas son pruebas de punto de atención, a menudo utilizadas en salas de emergencia, consultorios médicos y clínicas de pacientes externos. Estas pruebas pueden producir resultados en el lugar de la prueba en menos de una hora. Otras pruebas deben realizarse en un laboratorio. Si no hay un dispositivo de Punto de Atención (POC) o un laboratorio en el punto de recolección, las muestras deben ser enviadas a un laboratorio para su análisis, un proceso que puede tomar al menos 1-2 días.
Para obtener más información sobre las pruebas de COVID-19, consulte las Directrices provisionales para la recogida, manipulación y análisis de muestras clínicas y las Preguntas frecuentes sobre bioseguridad para la manipulación y el procesamiento de muestras de posibles casos.
Prueba de anticuerpos
La Administración de Alimentos y Drogas (FDA) no ha autorizado el análisis de anticuerpos para diagnosticar COVID-19, y los CDC no recomiendan actualmente el uso del análisis de anticuerpos para el diagnóstico de cualquier infección. En ciertas situaciones, las pruebas de anticuerpos pueden utilizarse junto con las pruebas de detección viral para apoyar la evaluación clínica de las personas que se presentan tarde en sus enfermedades. Además, si se sospecha que una persona tiene un síndrome post infeccioso causado por COVID-19 (por ejemplo, el síndrome inflamatorio multisistémico en niños; MIS-C), se pueden utilizar pruebas de anticuerpos para determinar una infección previa. Las pruebas de anticuerpos para COVID-19 pueden desempeñar un papel importante en los estudios de vigilancia y epidemiológicos, que pueden proporcionar información sobre la dinámica de transmisión del virus entre la población general. A diferencia de los métodos de detección viral directa que pueden detectar a las personas actualmente infectadas, las pruebas de anticuerpos ayudan a determinar si la persona que se somete a la prueba estaba previamente infectada, incluso si esa persona nunca mostró síntomas.
Protocolos de mitigación de los CDC
CDC recomienda las siguientes medidas para mitigar la propagación del virus y proteger a las poblaciones vulnerables: distanciamiento social, uso de una máscara cuando el distanciamiento social no es posible, evitar las multitudes, evitar los espacios interiores llenos de gente y lavarse o desinfectarse las manos con frecuencia. Visite cdc.gov/coronavirus para obtener más información.
Consideraciones para la prueba de diagnóstico (molecular o de antígeno) de COVID-19
Si tienes síntomas de COVID-19:
• Si sus síntomas son leves:
– Su proveedor de atención médica (médico, enfermera especializada, farmacéutico, etc.) puede aconsejarle una prueba de COVID-19.
– Si el resultado de la prueba de COVID-19 es positivo o no se hace la prueba, debe aislarse durante al menos 10 días después de la aparición de los síntomas y al menos 24 horas después de la desaparición de la fiebre (sin el uso de medicamentos antifebriles).
– Debe adherirse estrictamente a los protocolos de mitigación de los CDC en circunstancias en las que no pueda autoaislarse, especialmente si está interactuando con un individuo vulnerable (por ejemplo, una persona mayor o un individuo con una condición de salud subyacente). Debe adherirse a las pautas de los CDC para proteger a los individuos vulnerables con los que vive.
– Si usted vive con un individuo vulnerable, ellos deben ser examinados.
• Si los síntomas son graves o se agravan, debe ponerse en contacto con su proveedor de atención médica inmediatamente o buscar atención de emergencia.
• Si la prueba resulta positiva, no es necesario que la repita. A menos que su enfermedad requiera hospitalización, puede volver a sus actividades normales (por ejemplo, al trabajo o a la escuela) después de transcurridos 10 días desde la aparición de los síntomas y 24 horas desde que la fiebre haya remitido por sí sola (sin la ayuda de ningún medicamento antifebril).
Si ha estado en contacto cercano (a menos de 6 pies) con una persona con una infección de COVID-19 durante al menos 15 minutos pero no tiene síntomas:
• No es necesario que se haga una prueba a menos que sea una persona vulnerable o que su proveedor de atención médica o los funcionarios de salud pública estatales o locales le recomienden que se haga una.
– Una prueba negativa no significa que no desarrollará una infección por el contacto cercano o que no contraerá una infección más adelante.
• Debe controlarse para detectar los síntomas. Si desarrolla síntomas, debe evaluarse a sí mismo bajo las consideraciones expuestas anteriormente.
• Debe adherirse estrictamente a los protocolos de mitigación del CDC, especialmente si está interactuando con un individuo vulnerable. Debe adherirse a las pautas del CDC para proteger a los individuos vulnerables con los que vive.
Si no tiene síntomas de COVID-19 y no ha estado en contacto cercano con alguien que se sabe que tiene una infección por COVID-19:
• No necesita una prueba.
– Una prueba negativa no significa que no contraerá una infección en el futuro.
• Si decide hacerse la prueba, debe aislarse en su casa hasta que se conozcan los resultados de la prueba y luego seguir el consejo de su proveedor de atención médica. Esto no se aplica a las pruebas de detección o vigilancia de rutina en el trabajo, la escuela o situaciones similares.
Si está en una zona de alta transmisión de COVID-19 y ha asistido a una reunión pública o privada de más de 10 personas (sin el uso generalizado de máscaras o el distanciamiento físico):
• No es necesario que se haga una prueba a menos que sea una persona vulnerable o que su proveedor de atención médica o los funcionarios de salud pública estatales o locales le recomienden que se haga una.
– Una prueba negativa no significa que no desarrollará una infección por la reunión o que no contraerá una infección posteriormente.
• Usted debe monitorearse a sí mismo para detectar síntomas. Si desarrolla síntomas, debe evaluarse a sí mismo bajo las consideraciones expuestas anteriormente.
• Debe adherirse estrictamente a los protocolos de mitigación del CDC, especialmente si está interactuando con un individuo vulnerable. Debe adherirse a las pautas del CDC para proteger a los individuos vulnerables con los que vive.
• Si se somete a una prueba, debe aislarse en su casa hasta que se conozcan los resultados de la prueba y luego seguir el consejo de su proveedor de atención médica.
Si trabaja en un hogar de ancianos o en una instalación de cuidados a largo plazo:
• Necesitará ser examinado, a menos que ya haya sido examinado como parte de los planes operativos de su centro.
• Necesita ser examinado si es sintomático. No debe ir a trabajar hasta que se conozcan los resultados de sus pruebas. Si el resultado es positivo, a menos que su enfermedad haya requerido hospitalización, puede volver al trabajo después de transcurridos 10 días desde la aparición de los síntomas y 24 horas desde que la fiebre haya remitido por sí sola (sin la ayuda de ningún medicamento antifebril).
– Necesitará que se le hagan pruebas si hay un brote en su centro (es decir, una nueva infección por COVID-19 en cualquier personal o en cualquier hogar de ancianos donde se haya producido un brote de COVID-19 en un residente), y deberá hacerse pruebas a intervalos regulares hasta que el brote se haya mitigado.
• Cuanto más alta sea la tasa de incidencia en el condado en el que vive o trabaja, más frecuentemente tendrá que hacerse las pruebas.
• Los resultados de las pruebas se utilizarán para informar las intervenciones de control de infecciones en su centro, incluidas las decisiones relativas a la colocación de residentes y las exclusiones laborales.
• Siga cualquier orientación adicional de los funcionarios de salud pública estatales y locales y de los Centros de Servicios de Medicare y Medicaid (CMS).
Si vive o recibe atención en un hogar de ancianos o en un centro de atención a largo plazo:
• Necesitará ser examinado, a menos que ya haya sido examinado como parte de los planes operativos de su centro.
• Necesita ser examinado si es sintomático. Debe autoaislarse hasta que se conozcan los resultados de sus pruebas. Si el resultado es positivo, a menos que su enfermedad haya requerido hospitalización, podrá volver a sus actividades normales después de transcurridos 10 días desde la aparición de los síntomas y 24 horas desde que la fiebre haya remitido por sí sola (sin la ayuda de ningún medicamento antifebril).
• Necesitará que se le hagan pruebas si hay un brote en su establecimiento y deberá ser examinado a intervalos regulares hasta que el brote se haya mitigado.
• Deberá hacerse pruebas con más frecuencia si sale del centro de forma regular (por ejemplo, para diálisis o citas médicas u otras citas frecuentes).
• Los resultados de las pruebas se utilizarán para informar las intervenciones de control de infecciones en su centro, incluidas las decisiones relativas a la ubicación de los residentes y los pacientes.
• Siga cualquier orientación adicional de los funcionarios de salud pública estatales y locales y de los CMS.
Si eres un trabajador de infraestructuras críticas, un trabajador de la salud o un socorrista:
• Puede que necesites hacerte una prueba, de acuerdo con las directrices de tu empleador.
• Incluso si el resultado de la prueba es negativo, debe tener en todo momento un cuidado especial para controlar los síntomas y cumplir estrictamente con los protocolos de mitigación de los CDC.
Los funcionarios de salud pública estatales y locales pueden aconsejar a personas o grupos de personas específicos que se hagan la prueba. Usted debe seguir este consejo.
Es importante darse cuenta de que puede estar infectado y propagar el virus, aunque se sienta bien y no tenga síntomas:
• En las zonas en que el número de casos nuevos es limitado, los funcionarios de salud pública estatales o locales pueden pedir que se someta a pruebas un pequeño número de «personas sanas» asintomáticas, en particular de las poblaciones vulnerables.
• Si hay una propagación significativa del virus en su comunidad, los funcionarios de salud pública estatales o locales pueden solicitar que se realicen pruebas a más «personas sanas» asintomáticas, particularmente de poblaciones vulnerables.
• Por ejemplo, en determinados entornos se puede producir una rápida propagación del COVID-19. Esto es particularmente cierto para los entornos con poblaciones vulnerables en lugares cercanos durante períodos prolongados (por ejemplo, hospitales, hogares de ancianos e instalaciones de atención a largo plazo).
– Como se ha señalado anteriormente, los responsables de la gestión de la infección en esos entornos deben adoptar medidas para facilitar la pronta identificación de las personas infectadas, entre ellas la realización de pruebas iniciales a todas las personas del entorno, pruebas periódicas (por ejemplo, semanales) a todas las personas del entorno y pruebas a las personas que ingresan por primera vez o que regresan al entorno.
Texto traducido de:
https://www.cdc.gov/coronavirus/2019-ncov/hcp/testing-overview.html
Conexion Megalabs - Nota traduccion cdc
Megalabs, nuevo aliado del programa VITA SANUS, Primer Banco de Medicinas del Ecuador
Fieles en cumplir con nuestro propósito, crear las mejores soluciones terapéuticas para contribuir a la salud de más personas, impulsamos junto al Banco de Alimentos Diakonia en la contribución de medicamentos que ayudarán a las organizaciones beneficiarias, a mejorar la salud de las personas más vulnerables en Ecuador.